Туберкулез молочной железы, имитирующий рак молочной железы (клинический случай)
По материалам: Mammary tuberculosis mimicking breast cancer: a case report Maroulis I., Spyropoulos C., Zolota V., Tzorakoleftherakis E. J Med Case Rep. 2008 Feb 1;2:34. doi: 10.1186/1752-1947-2-34.
В настоящее время наблюдается резкое увеличение заболеваемости туберкулезом как в развивающихся, так и в развитых странах. Это может быть отчасти связано с увеличением числа пожилых пациентов, особенно с иммуносупрессией, а также с распространением устойчивых к лекарственным средствам штаммов Mycobacterium tuberculosis [1, 2]. Вследствие этого возрастает вероятность развития редко встречавшихся ранее внелегочных проявлений туберкулеза, что может приводить к диагностическим трудностям.
Коварство туберкулеза молочных желез заключается в том, что клинические признаки, как правило, неспецифичны и часто имитируют симптомы рака молочной железы. Туберкулез молочных желез обычно поражает молодых, повторно рожавших, кормящих женщин [3]. Молочная железа может быть первичным очагом поражения, но чаще туберкулез распространяется на неё через лимфатическую систему из подмышечных, средостенных или шейных лимфатических узлов или непосредственно из подлежащих анатомических структур, таких как ребра. Чаще всего заболевание проявляется в виде единичного уплотнения в центральном или верхнем наружном квадранте молочной железы, множественные очаги встречаются реже. Границы образования, как правило, не постоянны, однако фиксация поражения к коже, подлежащей мышце или даже к ребрам часто затрудняет дифференциальную диагностику с раком молочной железы.
Цель описания данного клинического случая — детализировать опыт авторов в диагностике туберкулеза молочной железы, особенно при отсутствии других специфических клинических признаков, а также подчеркнуть значение противотуберкулезной химиотерапии по сравнению с хирургическим вмешательством при данной патологии.
Клинический случай
Семидесятитрёхлетняя женщина без каких-либо значимых сопутствующих заболеваний была госпитализирована с жалобами на пальпируемое образование в правой молочной железе. При физикальном осмотре обнаружено локальное уплотнение в верхнем наружном квадранте правой молочной железы с сопутствующим поверхностным отеком и покраснением кожи. Подмышечные лимфоузлы не пальпировались. Все показатели жизненно важных функций, а также анализы крови и мочи и рентгенография грудной клетки соответствовали возрастным нормам. При исследовании онкомаркеров было выявлено повышение СА-125 (65 Ед/мл, норма
При выполнении маммографии было обнаружено образование диаметром 1,2 см, с неровными границами, расположенное в области подмышечного отростка правой молочной железы, сопровождаемое двумя регионарными лимфатическими узлами по 1,5 и 2 см соответственно (Рис. 1). Согласно шкале оценки результатов маммографии BI-RADS Американского общества радиологов, вероятность злокачественного новообразования была высокой (категория 5, «характерно для рака молочной железы»).
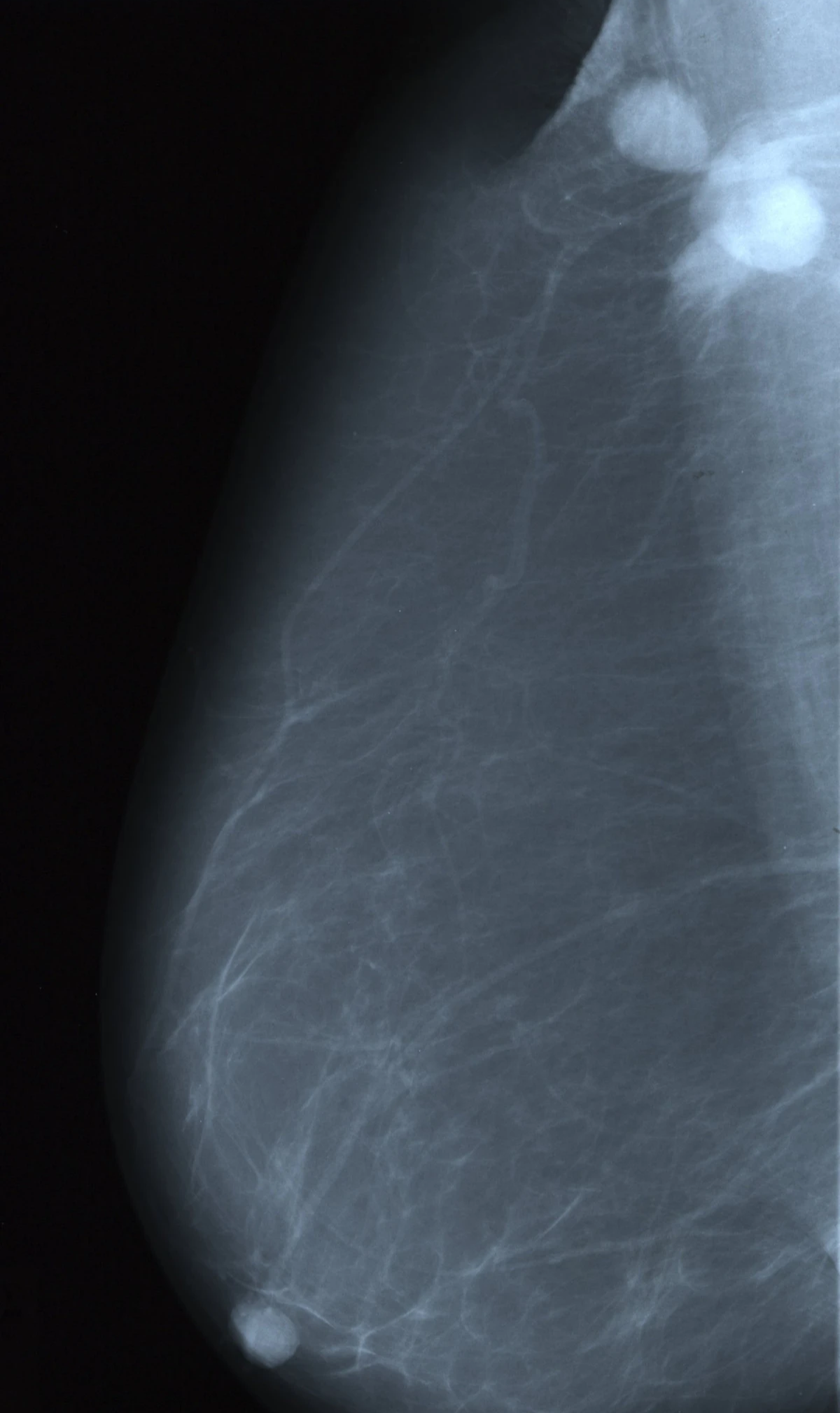
Рис. 1 - Маммография. Видно очаговое образование в верхнем наружном квадранте правой молочной железы, два подмышечных лимфатических узла.
Результаты ультразвукового исследования подтверждали данные, полученные при маммографии. При проведении КТ грудной клетки не было выявлено патологии в паренхиме легких и средостении.
На основании результатов осмотра и лабораторных данных был выставлен предварительный диагноз рака молочной железы. Пациентке проведена лампэктомия (секторальная резекция молочной железы) и биопсия сторожевого лимфатического узла.
При срочном экспресс-гистологическом исследовании было выявлено «гранулематозное воспаление». При осмотре удаленное образование диаметром 1,8 см представляло собой многоузловую мясистую массу, микроскопически состоявшую из фиброзной и лимфоидной ткани, инфильтрированной крупными эпителиоидными гранулемами (Рис. 2) с центральным бесклеточным некрозом и множеством гигантских клеток (Рис. 3).
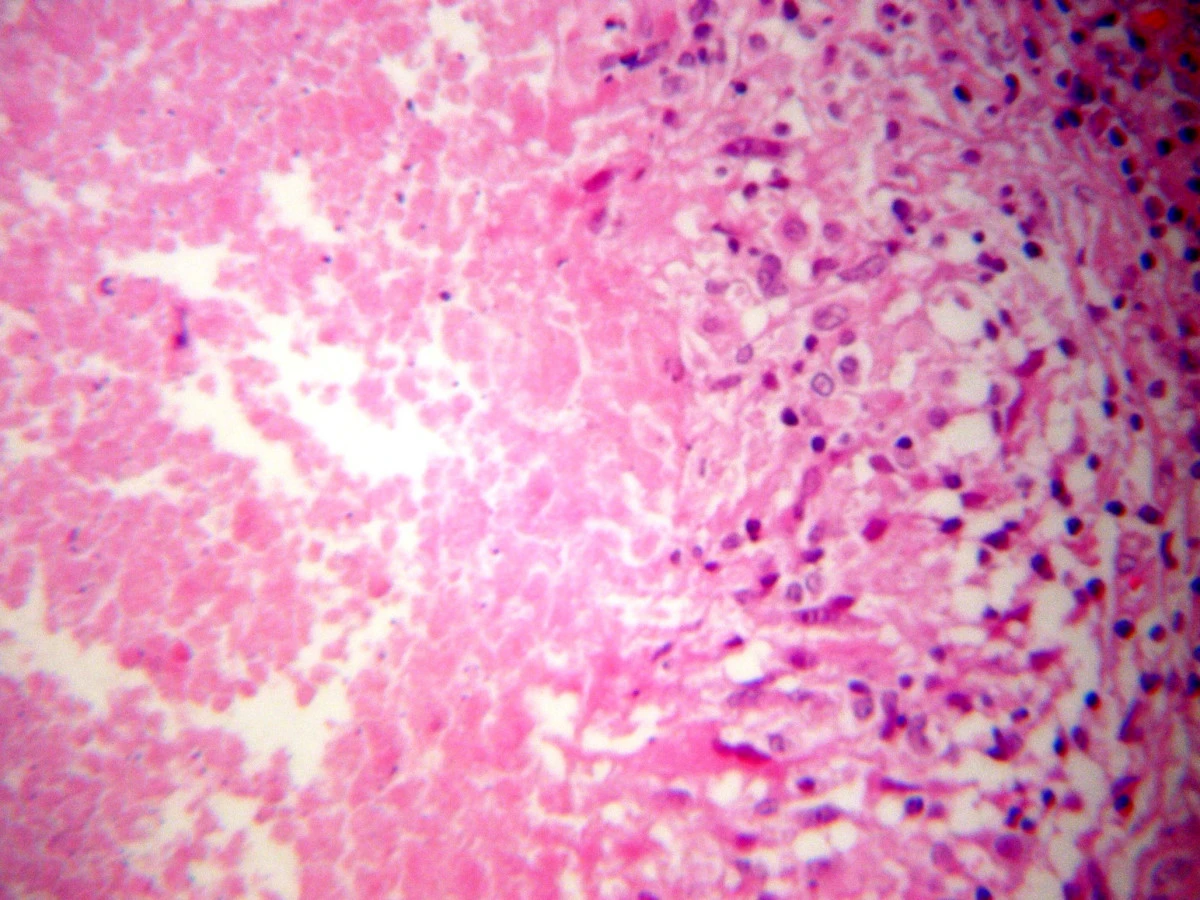
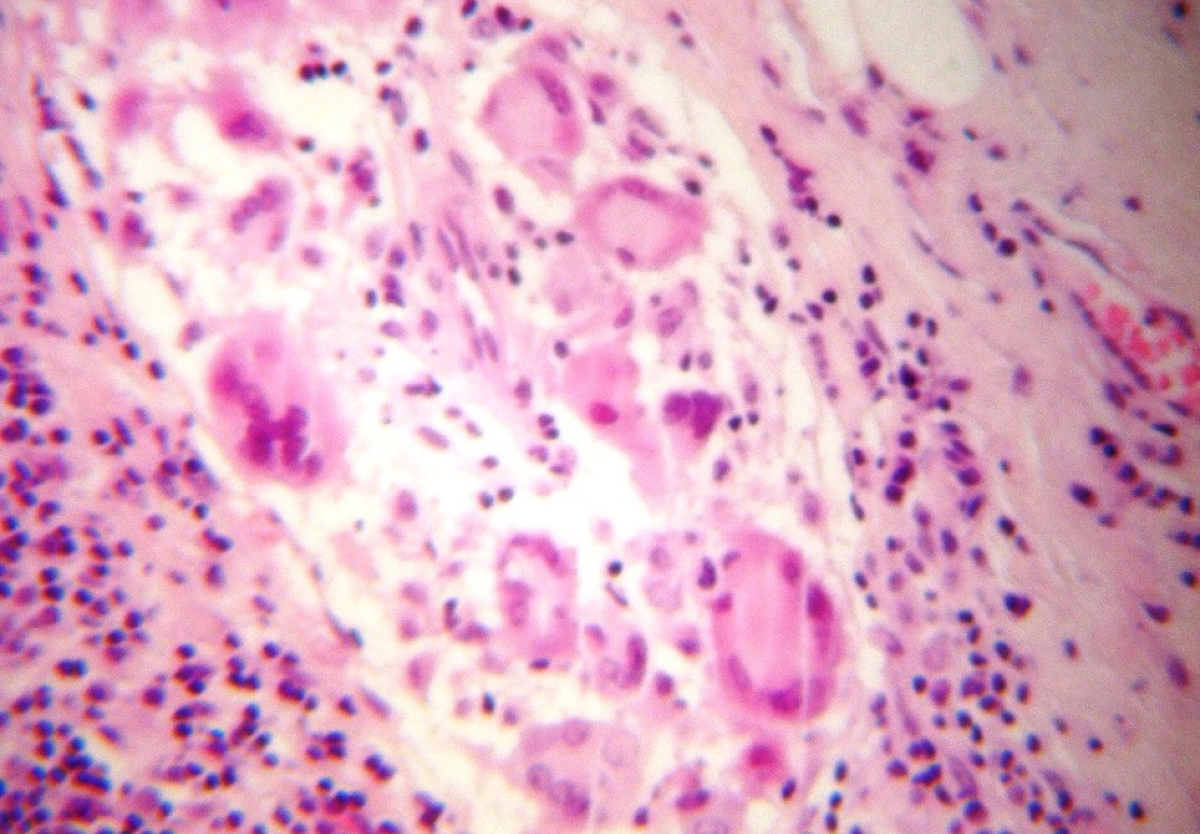
Такие же морфологические изменения было выявлены в сторожевом лимфатическом узле, который имел наибольший диаметр 0,9 см. Каких-либо микроорганизмов обнаружить не удалось, в том числе при специфическом окрашивании для выявления кислотоустойчивых бактерий.
Послеоперационный период протекал без осложнений, после патогистологического заключения был установлен диагноз туберкулеза молочной железы. Обследование пациентки было продолжено для исключения других очагов туберкулеза, в том числе была проведена КТ органов брюшной полости. Назначена противотуберкулезная терапия: изониазид 300 мг/сутки, рифампицин 600 мг/сутки, пиразинамид 1500 мг/сутки и пиридоксин 10 мг/сутки в течение шести месяцев. Никаких побочных эффектов или каких-либо осложнений не было зарегистрировано до момента написания данной статьи.
Обсуждение
Туберкулез молочной железы – довольно редкое заболевание, заболеваемость которым колеблется от 0,1% в развитых странах до 0,3–5% в эндемичных регионах [4]. Чаще наблюдается у женщин в возрасте от 20 до 50 лет, особенно среди повторно рожавших и кормящих женщин, молочные железы которых более чувствительны к инфекциям и травмам. Туберкулезный мастит может быть первичным, хотя он встречается крайне редко [5], или вторичным в результате гематогенной диссеминации, ретроградного распространения из подмышечных лимфатических узлов или прямого разрастания очага из легких, плевры, средостения или суставов [5, 6]. Клинические проявления очень вариабельны, чаще представляют собой круглые узелковые уплотнения, в основном в верхнем наружном квадранте молочной железы [7]. Образование обычно окружено уплотненной тканью, часто с образованием свища, но редко вызывает болевые ощущения или выделения из груди. В запущенной форме процесс распространяется до надлежащей кожи, при этом возможны деформация кожи (симптом «лимонной корки») и сосков.
На основании клинического обследования и рентгенологических изменений заболевание можно разделить на три формы: узловая, диффузная и склерозирующая. Узловая форма характеризуется ограниченным поражением и овальной тенью при маммографии, практически не отличимый от рака молочной железы. Диффузная форма заболевания, также известная как диссеминированный туберкулезный мастит, характеризуется множественными туберкулезными очагами, которые часто вызывают кожные изменения; эта форма может имитировать воспалительный рак молочной железы по данным маммографии. Склерозирующая форма заболевания чаще наблюдается у пожилых женщин и характеризуется чрезмерным фиброзным процессом. Более ранняя классификация туберкулеза молочной железы по МакКоуну и Уилкинсону [8] также включала облитерирующий туберкулезный мастит и острый военный туберкулезный мастит — две формы заболевания, которые сегодня имеют историческое значение.
В описанном случае, при клиническом обследовании не удалось дифференцировать рак молочной железы от туберкулезного мастита. Пожилой возраст пациентки, неспецифические результаты маммографии и УЗИ, а также онкологическая настороженность привели к неверному предварительному диагнозу. Кроме того, до операции не была проведена аспирационная биопсия образования, что могло бы повысить вероятность выявления туберкулеза молочной железы. Пациентка перенесла хирургическое вмешательство. Противотуберкулезная терапия, в режиме, идентичному при туберкулезе легких [9, 10], применялась только после получения окончательного гистопатологического отчета.
Заключение
Хотя туберкулез молочной железы считается редким заболеванием, необходима клиническая настороженность при лечении неспецифических патологий молочной железы, особенно в регионах с неблагоприятной эпидемической обстановкой по туберкулезу. Диагноз может быть установлен путем гистологического исследования аспирата. Противотуберкулезная терапия является основой лечения и позволяет избежать необоснованного хирургического вмешательства. Оперативное лечение показано только для отдельных резистентных случаев [11, 12]. Клинические рекомендации по диагностике и ведению туберкулеза собраны на сайте Российского общества фтизиатров.
Регистрируйтесь на нашем портале для врачей, чтобы получить доступ к образовательным ресурсам, в том числе по системе НМО. Перечень наших дополнительных профессиональных программ повышения квалификации в рамках НМО длительностью 36 часов находится по ссылке. Расписание вебинаров – здесь.
Обсудить последние новости со всеми коллегами России вы можете в чатах:
- WhatsApp: https://chat.whatsapp.com/Izj3ZQ7aI36KK8e2dCjcm4
- Telegram: https://tglink.ru/joinchat/GWBPCkkLipQUnTbXrKqzGA
- ВКонтакте: https://vk.me/join/AJQ1dzabQRfHvl5Y2AOVUsgJ
Список литературы:
- Engin, Acunas, Acunas, Tunaci: Imaging of extrapulmonary tuberculosis. Radiographics. 2000, 20: 471-488.
- Chalazonitis, Tsimitselis, Tzovara, Chronopoulos: Tuberculosis of the breast. Breast J. 2003, 9: 327-329. 10.1046/j.1524-4741.2003.09418.x.
- Jaideep, Kumar, Khanna: Male breast tuberculosis. Postgrad Med J. 1997, 73: 428-429.
- Hamit, Ragsdale: Mammary Tuberculosis. J R Soc Med. 1982, 75: 764-765.
- Zandrino, Monetti, Gandolfo: Primary tuberculosis of the breast. A case report. Acta Radiologica. 2000, 41: 61-63. 10.1080/028418500127344768.
- Oh, Kim, Kook: Imaging of tuberculous disease involving breast. Eur Radio. 1998, 8: 1475-1480. 10.1007/s003300050578.
- Shukla, Kumar: Benign breast disorders in nonwestern populations: Part II – Benign breast disorders in India. World J Surg. 1989, 13: 746-749. 10.1007/BF01658426.
- Mckeown, Wilkinson: Tuberculous diseases of the breast. Br J Surg. 1952, 39: 420-10.1002/bjs.18003915705.
- Kalac et al.: Breast tuberculosis. Breast. 2002, 11: 346-349. 10.1054/brst.2002.0420.
- Tewari, Shukla: Breast Tuberculosis: diagnosis, clinical features and management. Indian J Med Res. 2005, 122: 103-110.
- Khanna, Prasanna, Gupta, Kumar, Khanna, Khanna: Mammary tuberculosis: report on 52 cases. Postgrad Med J. 2002, 78: 422-424. 10.1136/pmj.78.921.422.
- Harris et al: Mammary tuberculosis: analysis of thirty-eight patients. ANZ J Surg. 2006, 76: 234-237. 10.1111/j.1445-2197.2006.03692.x.





