
Синдром красного уха: клинический случай
Синдром красного уха, связанный с пищевым триггером
Клинический случай приводится в адаптированном переводе
Синдром красного уха (СКУ) — редкое заболевание, характеризующееся эпизодической эритемой уха, сопровождающейся ощущением жжения или оталгией. Обычно поражается одно ухо, реже оба, а эритема может распространяться за пределы уха на лицо. Симптомы могут проявляться спонтанно или быть вызваны прикосновением, напряжением, жарой или холодом, стрессом, движениями шеи, чиханием, кашлем, жеванием и/или расчесыванием волос. Распознавание этого состояния затруднительно ввиду его редкости. СКУ характеризуется большими различиями в симптомах у отдельных пациентов и различной реакцией на предлагаемое лечение. Это состояние может быть непонятно для пациента и может вызвать неоправданную тревогу. Часто пациенты чувствуют, что клиницисты их игнорируют, не ставят точный диагноз, не предлагают конкретного лечения. Прежде чем будет поставлен верный диагноз, пациенты могут неоднократно обращаться в отделения неотложной помощи, в отделения общей практики или в различные специализированные отделения (отоларингологическое, дерматологическое, неврологическое). Повышение осведомленности об этом расстройстве сокращает количество обращений за первичной и вторичной медицинской помощью, уменьшает психологический стресс пациента и ускоряет возвращения к обычной повседневной активности.
Описание случая
22-летняя студентка европеоидной расы дважды обращалась в нейроотологическую клинику с разницей в пять лет. Первоначально на протяжении 6 месяцев ее беспокоил перемежающийся правосторонний шум в ухе и двусторонняя гиперакузия (аномальная звуковая чувствительность, возникающая внутри слуховой системы к окружающему шуму нормального или умеренного уровня громкости, который не беспокоил бы других людей). Она также сообщала о заложенности правого уха и значительном затруднении слуха при фоновом шуме во время стресса.
Результаты отоскопии, нейроотологического обследования, тональной аудиометрии, тимпанометрии, стременных рефлексов, отоакустической эмиссии (ОАЭ), слуховой реакции ствола мозга и речевой аудиометрии были нормальными. Однако отмечались особенно сильные преходящие реакции и спонтанная двусторонняя активность при ОАЭ. Эти реакции соответствовали чрезмерному усилению звука в улитке внутреннего уха, что свидетельствовало о снижении эффективности тормозной обратной связи в слуховой системе. С слуховым терапевтом было проведено несколько сеансов слуховой реабилитации, включающих консультирование, тактику общения, специальное обучение действиям при шуме в ушах и гиперакузии, рекомендации по использованию генераторов шума на уровне ушей для обеспечения десенсибилизации, методы релаксации и управление стрессом. На осмотре, проведенном 9 месяцев спустя, было выявлено значительное снижение симптоматики.
Через 5 лет врач общей практики снова направил пациентку на обследование в нашу клинику. Ее основной жалобой были повторяющиеся часовые эпизоды болезненной кожной эритемы правого наружного уха (рис. 1 и 2), которые сопровождались сильной болью в правой височной области, иррадиирующей в сосцевидную область, с преходящим субъективным снижением слуха, инъецированностью правой конъюнктивы, непереносимостью шума и света, которые усиливались во время этих эпизодов; последний симптом наводил на мысль о вовлечении проводящих путей за пределами слухового пути.
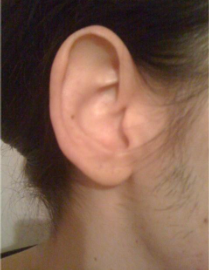
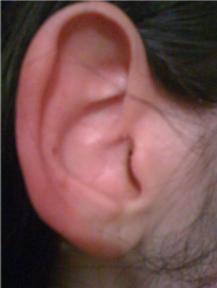
Данные симптомы вызвали у пациентки серьезные страдания, в результате чего ей пришлось еженедельно в течение трех месяцев посещать своего врача общей практики, а также обращаться в местные отделения неотложной помощи и в ЛОР-клинику, прежде чем ее направили в наше отделение. В течение предыдущих трех месяцев она также испытывала постоянные головные боли и усталость, иногда сопровождавшиеся головокружением во время эпизодов эритематозного уха. Пациентка не сообщала о тошноте, изменениях полей зрения, шуме в ушах или головокружении.
Была произведена дифференциальная диагностика, которая исключила дерматологические заболевания, заболевания височно-нижнечелюстного сустава, зубов, глотки и шейного отдела позвоночника на основании осмотра головы и шеи. При осмотре также не было обнаружено признаков эритемы или инфекции в области уха или сосцевидного отростка. Результаты отоскопии были в норме. Нейроотологическое обследование, включая тестирование черепно-мозговых нервов, равновесия и функций мозжечка не выявило каких-либо особенностей. Тональная аудиометрия и тимпанометрия показали нормальные слух и функции среднего уха. Магнитно-резонансная томография головного мозга — без особенностей. Клинические анализы крови также в норме. Пациентке был поставлен диагноз синдром красного уха (СКУ), связанный с гиперакузией.
Врачи заверили пациентку в отсутствии серьезной органической патологии и сфокусировались на мигрени, симптомы которой имели место в истории болезни. Рекомендации включали:
- снижение потребления кофеина
- снижение стресса
- оптимизация потребления жидкости
- улучшение режима сна
- методы релаксации
- физические упражнения
- ведение дневника симптомов для выявления триггеров приступа.
На осмотре после четырех месяцев выполнения рекомендаций она чувствовала себя намного лучше, головные боли полностью прекратились, а частота эпизодов эритематозного уха значительно снизилась. Она сообщила об отсутствии боли в ухе и меньшем ощущении отека. Триггерами приступов эритематозного уха, выявленным с помощью дневника, оказались стресс и, что удивительно, апельсиновый сок. Симптомы успешно контролировались без лекарств в течение четырех лет.
Обсуждение
СКУ — это клинический диагноз, для которого не существует специального диагностического теста. На данный момент в литературе зарегистрировано 100 случаев с предполагаемым соотношением мужчин и женщин 1:1,25 и средним возрастом начала заболевания 44 года (с широким диапазоном возрастов: от 4 до 92 лет) [1]. Lance [2] был первым, кто описал СКУ в литературе в отчете 1996 года о 12 пациентах с рецидивирующей СКУ. Боль при СКУ варьирует от легкой до сильной [3,4]. Ее продолжительность может составлять секунды [5] или часы [2]. Частота эпизодов может составлять несколько случаев в сутки, а могут быть и годичные периоды ремиссии [6]. Raieli и коллеги [4] сообщили, что односторонние или двусторонние эпизоды продолжительностью от 30 до 60 минут могут возникать изолированно и быть связаны с мигренью (до, во время или после). В 10% случаев, о которых сообщали авторы, покраснение ушей предшествовало началу болезненного приступа мигрени. В группе из 96 детей в возрасте от 6 до 18 лет, поступивших с головной болью, у 55 человек (57%) была мигрень, у 16 из них был СКУ. В других группах пациентов с головной болью СКУ не встречался. СКУ был связан с сильной болью в 62,5% случаев и с нейровегетативной симптоматикой (тошнота, рвота, фонофобия и/или фотофобия) в 50% случаев [4].
Сообщалось, что приступы возникали спонтанно или были вызваны высокой температурой [2]; входом в жаркое помещение [7]; прикосновением [2,5]; движением шеи [2,5]; чиханием, кашлем, расчесыванием волос, физическими упражнениями, жеванием и стрессом [2]; а также при воздействии холода и лежания на пораженной стороне [8].
Существуют различные точки зрения относительно патофизиологии данного состояния. Lance [2] предположил, что синдром индуцируется у пациентов с заболеваниями шейного отдела, преимущественно затрагивающими нервный корешок С3 и вызывающими высвобождение сосудорасширяющих пептидов (периферический механизм). Он предположил, что основным механизмом является активация тригеминоваскулярной системы (комплекс нейронов ядра тройничного нерва и иннервируемых ими церебральных сосудов). Lance указал, а Hirsch [9] повторил, что парасимпатическая вазодилатация сильнее в носовой полости и щеках, чем в ушах; следовательно, покраснение ушей должно быть обусловлено прежде всего ингибированием симпатической вазоконстрикции или активацией симпатической вазодилатации. Purdy [10] отметил, что при СКУ возникает боль в ухе и вокруг него, связанная с вегетативными явлениями, включая эритему уха, ипсилатеральную по отношению к локализации боли. Он предложил назвать это состояние аурикулоавтономной цефалгией или отнести к группе автономной (вегетативной) цефалгии тройничного нерва. Несколько авторов, в том числе Kumar и его коллеги [5], объясняли СКУ, связанного с мигренью, тригеминоваскулярной активацией ствола мозга. Lambru и его коллеги предположили, что активация тригемино-вегетативной парасимпатической системы может происходить при симпатическом дефиците. Таким образом, дисбаланс между парасимпатической и симпатической системами может способствовать угнетению симпатического тонуса уха. Симпатическая дисрегуляция, а не парасимпатическая активация, как считалось ранее, может быть преобладающим механизмом СКУ [1].
Другая группа медиков[7] предположила, что СКУ представляет собой аурикулярную форму эритромелалгии со схожей жгучей болью, эритемой и повышением температуры кожи. Эритромелалгия — это состояние, поражающее руки и ноги, которое может быть вызвано дисфункцией сенсорных и симпатических нервов.
СКУ связан с различными состояниями, включая патологию верхних отделов шеи (арахноидит, спондилез фасеточных суставов и растяжение корешков шейного отдела позвоночника), невралгию языкоглоточного и тройничного нервов, дисфункцию височно-нижнечелюстного сустава и таламический синдром [2]. Сообщалось об ассоциациях с первичными головными болями, включая мигрень, хронические пароксизмальные гемикрании [3], непрерывную гемикранию и кратковременную одностороннюю невралгиформную головную боль при конъюнктивальной инъекции [11]. Другие случаи являются идиопатическими. Donnet и Valade предложили два типа СКУ: (1) первичная форма, возникающая у молодых людей и связанная с мигренью, и (2) вторичная форма, возникающая у пожилых людей и связанная с заболеваниями шейного отдела позвоночника или феноменом вегетативной цефалгии тройничного нерва [6].
Терапия СКУ
Различные методы лечения СКУ использовались с переменным успехом. Среди 12 пациентов, описанных Lance, у одного улучшилось состояние после терапии метисергидом (блокатор серотониновых рецепторов). У одного наблюдалось частичное облегчение симптомов при приеме индометацина, у других — при применении пропранолола, холодного компресса и трициклических антидепрессантов (амитриптилина и имипрамина) [2].
Сообщалось о противоречивых результатах после лечения нестероидными противовоспалительными препаратами [12], местными анестетиками, охлаждением уха [7], верапамилом и габапентином [8] и блокадой большого ушного нерва комбинацией местных анестетиков и стероидов. Некоторые авторы сообщили об облегчении в течение восьминедельного периода, а другие не отметили никакой пользы [2,13]. Bender [14] предположил, что в первичных или идиопатических случаях лечение сопутствующей головной боли такими препаратами, как пропранолол, амитриптилин, имипрамин и флунаризин (блокатор кальциевых каналов), помогает в различной степени разрешить подобные приступы. Вторичные формы могут быть более устойчивыми к лечению [12]. Однако по другим данным, вторичные случаи имели больший ответ на лечение, чем идиопатические случаи [15]. Сообщалось, что во вторичных случаях, например, связанных с дисфункцией височно-нижнечелюстного сустава, зубная пластина была полезна для облегчения симптомов [2,9]. В случаях, связанных с хронической пароксизмальной гемикранией, оказался эффективен индометацин [3,16].
Описанный случай
Преходящее одностороннее ощущение заложенности в ушах одновременно с шумом было описано в одном из первых случаев, описанных Lance [2], а заложенность без шума в ушах — в двух последующих случаях хронической пароксизмальной гемикрании [3]. В нашем случае заложенность уха присутствовала при первом осмотре; дополнительная субъективная потеря слуха при фоновом шуме без признаков потери слуха при аудиометрии, возможно, была связана с изменениями центрального слухового пути.
В данном случае имел место пищевой триггер СКУ, других сообщений о пищевых триггерах, провоцирующих СКУ не было найдено авторами клинического случая. Известно, что алкоголь и острая пища вызывают двустороннее покраснение лица. Вкусовая гиперемия опосредована вегетативным нервным рефлексом с участием тройничного нерва. Наличие пищевого триггера, вызывающего неврологические симптомы, предполагает мигренозную этиологию, поскольку такие триггеры мигрени хорошо известны, и их избегание является основой терапии. Неконцентрированный апельсиновый сок, который употребляла пациентка, относился к известной в Великобритании марке. Существует вероятность, что виновником может быть этилбутират (также известный как этиловый эфир масляной кислоты), который часто используется в ароматизирующих экстрактах, а не в самом апельсиновом соке.
Изменений в питании, снижения стресса и изменений в образе жизни было достаточно, чтобы облегчить ее физические симптомы и психологический стресс. Клиницисты должны быть осведомлены о том, что при первичном СКУ вероятной основой патогенеза может быть мигрень, а также они должны знать о доступных вариантах лечения (немедикаментозное изменение образа жизни, а также профилактика)
- 1. Lambru G, Miller S, Matharu MS: The red ear syndrome. J Headache Pain. 2013, 14: 83-10.1186/1129-2377-14-83.
- 2. Lance JW: The red ear syndrome. Neurology. 1996, 47: 617-620. 10.1212/WNL.47.3.617.
- 3. Boes J, Swanson JW, Dodick DW: Chronic paroxysmal hemicrania presenting as otalgia with a sensation of external acoustic meatus obstruction: two cases and a pathophysiologic hypothesis. Headache. 1998, 38: 787-791. 10.1046/j.1526-4610.1998.3810787.x.
- 4. Raieli V, Pandolfi E, La Vecchia M, Puma D, Calò A, Celauro A, Ragusa D: The prevalence of allodynia, osmophobia and red ear syndrome in the juvenile headache: preliminary data. J Headache Pain. 2005, 6: 271-273. 10.1007/s10194-005-0205-y.
- 5. Kumar N, Swanson JW: The ‘red ear’ syndrome revisited: two cases and a review of literature. Cephalalgia. 2004, 24: 305-308. 10.1111/j.1468-2982.2004.00666.x.
- 6. Donnet A, Valade D: The red ear syndrome. J Neurol Neurosurg Psychiatry. 2004, 75: 1077-
- 7. Brill TJ, Funk B, Thaçi D, Kaufmann R: Red ear syndrome and auricular erythromelalgia: the same condition?. Clin Exp Dermatol. 2009, 34: e626-e628. 10.1111/j.1365-2230.2009.03342.x.
- 8. Al-Din AS, Mir R, Davey R, Lily O, Ghaus N: Trigeminal cephalgias and facial pain syndromes associated with autonomic dysfunction. Cephalalgia. 2005, 25: 605-611. 10.1111/j.1468-2982.2005.00935.x.
- 9. Hirsch AR: Red ear syndrome. Neurology. 1997, 49: 1190-10.1212/WNL.49.4.1190-a.
- 10. Purdy RA, Dodick DW: Red ear syndrome. Curr Pain Headache Rep. 2007, 11: 313-316. 10.1007/s11916-007-0210-8.
- 11. Förderreuther S, Straube A: [A rare headache syndrome: SUNCT syndrome, hemicrania continua and red ear syndrome] [Article in German]. Nervenarzt. 1999, 70: 754-758. 10.1007/s001150050507.
- 12. Boulton P, Purdy RA, Bosch EP, Dodick DW: Primary and secondary red ear syndrome: implications for treatment. Cephalalgia. 2007, 27: 107-110. 10.1111/j.1468-2982.2007.01270.x.
- 13. Selekler M, Kutlu A, Uçar S, Almaç A: Immediate response to greater auricular nerve blockade in red ear syndrome. Cephalalgia. 2009, 29: 478-479. 10.1111/j.1468-2982.2008.01756.x.
- 14. Bender SD: Primary and secondary red ear syndrome: implications for treatment. Cephalalgia. 2007, 27: 1286-1287. 10.1111/j.1468-2982.2007.01411_1.x.
- 15. Ryan S, Wakerley BR, Davies P: Red ear syndrome: a review of all published cases 1996–2010. Cephalalgia. 2013, 33: 190-201. 10.1177/0333102412468673.
- 16. Dodick DW: Extratrigeminal episodic paroxysmal hemicrania: further clinical evidence of functionally relevant brain stem connections. Headache. 1998, 38: 794-798. 10.1046/j.1526-4610.1998.3810794.x.





