Железодефицитная анемия: причины, диагностика, классификация и стадии развития
Железодефицитная анемия: дифференциальная диагностика
Проблема анемий встречается настолько часто, что работать с данной патологией приходится врачам практически любой специальности. Представляем цикл закрытых статей для врачей, посвященных анемиям. В первой части разберемся в проблемах диагностики и лечения самого распространенного типа анемий — ЖДА.
Актуальность проблемы анемий
По статистике анемиями различного происхождения страдают 1,62 млрд жителей мира. При этом 90% всех анемических синдромов приходится на железодефицитную анемию. Дефицит железа — самый распространенный вариант дефицита микронутриентов в мире (1). По данным Минздрава РФ, за последние 20 лет частота анемии увеличилась более чем в 6 раз (2). Некоторые специалисты связывают это с улучшением диагностики.
Анемия — состояние, при котором число эритроцитов и/или концентрация гемоглобина (и, следовательно, возможности для переноса кислорода) является недостаточным для удовлетворения физиологических потребностей организма.
Самой используемой шкалой для диагностики анемии считаются критерии ВОЗ:
- У мужчин HGB (гемоглобин) < 130 г/л, RBC (эритроциты) < 4,0 млн/мкл, HCT (гематокрит) < 39%
- У женщин HGB < 120 г/л, RBC < 3,8 млн/мкл, HCT < 36% (3)
Классификация анемий
Доступных классификаций анемий по подсчетам исследователей более сорока. Они связаны с этиологическими факторами, патогенезом, морфологией клеток крови и другими параметрами. Поскольку многие из них достаточно специфичны и ориентированы исключительно на гематологов, специалисты гематологического центра ГВКГ им. Н.Н. Бурденко во главе с профессором О.А. Рукавицыным составили собственную классификацию для врачей разных специальностей. Ее главная цель — помочь понять, к какому специалисту направить пациента в том или ином случае.
Классификация О.А. Рукавицына и соавторов делит анемии на три большие группы:
- «Дефицитные» анемии — анемии, связанные с недостаточностью железа (включая постгеморрагические), витамина В12 (иногда – фолиевой кислоты).
Диагностикой и лечением таких анемий занимается терапевт. - АХБ (анемия хронических болезней) — сопровождают длительно текущие опухолевые, аутоиммунные и инфекционно-воспалительные заболевания.
Помощь пациенту с такой анемией — задача специалиста, ведущего основное заболевание (онколог, ревматолог, пульмонолог и т.д). - «Гематологические» анемии (включая анемии у больных гемобластозами и гемолитические анемии) характерна для большой группы заболеваний, общий признак которых — ускоренный распад эритроцитов и укорочение их жизни (до 2-3 нед. вместо 3-4 мес.).
Лечением таких пациентов занимается врач-гематолог. (4)
Еще одна важная классификация анемий — по степени тяжести (по снижению уровня гемоглобина - концентрация Hb в г/л):
- Легкой степени тяжести – уровень гемоглобина > 90 г/л;
- Средней степени тяжести – гемоглобин в пределах 90–70 г/л;
- Тяжелой степени – уровень гемоглобина < 70 г/л. (1)
Диагностика
Какие тесты в первую очередь необходимо сделать для постановки диагноза “анемия”? Среди указанных ниже показателей, которые помогают установить диагноз, наиболее важными считается пять ключевых, выделенных жирным шрифтом:
- Исследование всех параметров клеток крови в ОАК;
- Сывороточное железо (СЖ);
- Латентная железосвязывающая способность сыворотки (ЛЖСС);
- Коэффициент насыщения трансферрина железом (КНТ);
- Общая железосвязывающая способность сыворотки (ОЖСС);
- Трансферрин;
- Ферритин;
- С-реактивный белок (СРБ);
- Фолат сыворотки;
- Фолат эритроцитов;
- Витамин В12;
- Эритропоэтин;
- Антитела к внутреннему фактору Кастла;
- Растворимый рецептор трансферрина (5).
Анемии также можно классифицировать:
- По эритроцитарным индексам MCV (средний объем эритроцитов):
- Микроцитарные
- Нормоцитарные 80-100 мкм (фл);
- Макроцитарные >100 мкм (фл);
- По MCH (среднее содержание гемоглобина в эритроците):
- Гипохромная
- Нормохромная 27-32 пг;
- Гиперхромная > 32 пг.
- По MCHC (средняя концентрация гемоглобина в эритроците):
- Гипохромная
- Нормохромная 320-360 г/дл;
- Гиперхромная > 360 г/дл.
- По RDW (ширина распределение эритроцитов):
- Анизоцитоз >15 %. (1)
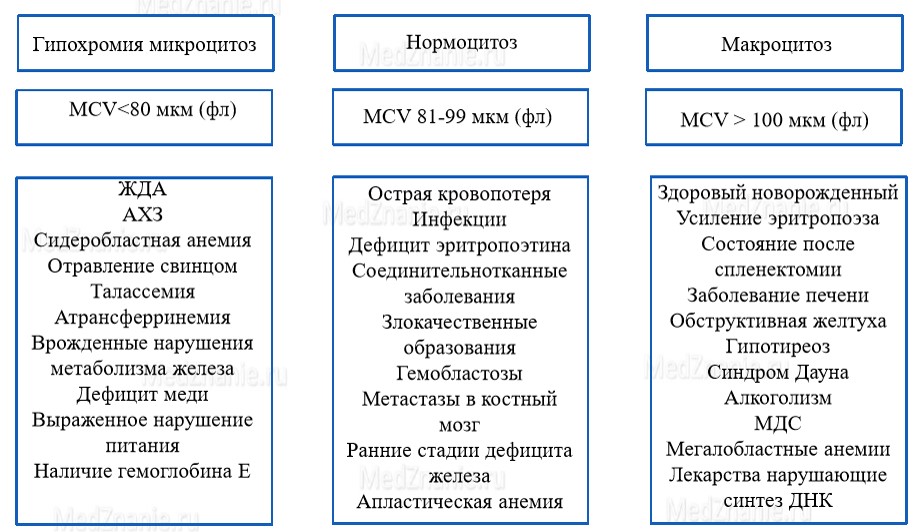
Рис. 1. Мазок крови (примеры):
*АХЗ - анемия хронических заболеваний;
МДС - миелодиспластический синдром;
«Дефицитные» анемии
При дефицитных анемиях всегда изменены МСV (mean cell volume) и MCH (mean concentration hemoglobin). При ЖДА эти показатели снижены (микроцитарная гипохромная анемия), а при В12 (фолиево) дефицитной анемии — увеличены (макроцитарная гиперхромная анемия). При постановке диагноза важно учитывать, есть ли в анамнезе кровотечения и патология ЖКТ. Так, часто на симптомы анемии (в частности, на потерю волос) жалуются молодые женщины с обильными месячными.
Назначение пункции костного мозга при макроцитарной и гиперхромной анемии есть в рекомендациях некоторых гематологов. Но другие специалисты, в том числе сотрудники гематологического центра ГВКГ им. Н.Н. Бурденко, считают назначение пункций в рутинном режиме спорным.
Спорным глава центра О.А. Рукавицын считает и необходимость проведения «тотальной» терапии при анемии: длинного диагностического поиска, уточнения всех условий патогенеза. Особенно это затруднительно в рамках ОМС, ограниченных временем. Вариант, помогающий сэкономить время и средства на диагностике — назначение В12 с фолиевой кислотой и железа. Если назначение дает клинический ответ — остается выяснить, какой из трех элементов был причиной. Если клинического ответа нет, пациента необходимо направлять к гематологу.
Дефицит железа (ЖДА): причины и диагностика
В первую очередь при дефиците железа пациенты обращают внимание на ухудшившееся состояние волос и ногтей. Но железо необходимо для нормального функционирования и многих других органов и тканей человека: костного мозга, двенадцатиперстной кишки, печени, селезенки и т.д.
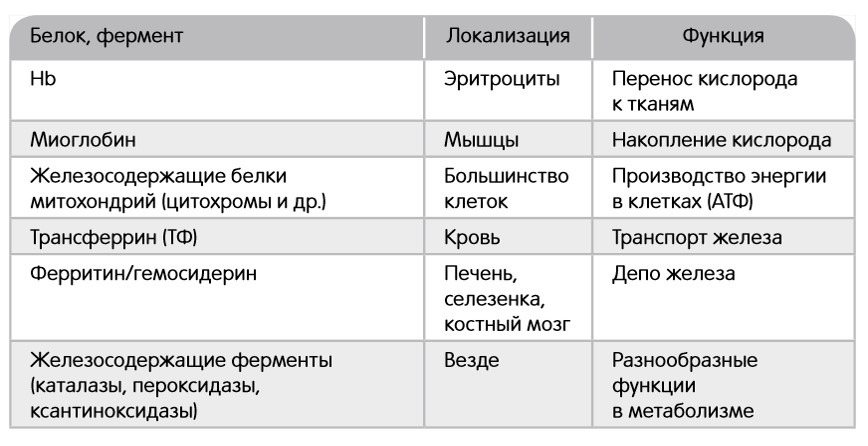
Рис. 2. Железосодержащие белки организма и их функции (6, 7)
Причины железодефицита:
- Повышенная потребность в железе (беременность или период лактации, фаза активного роста у детей, активные занятия спортом, донорство);
- Нарушение всасывания пищевого железа (болезни желудка с ахлоргидрией и ахилией, резекция желудка, дуодениты и энтериты, недостаточное поступление железа с пищей (вегетарианство), длительный прием антацидов, тетрациклинов, НПВП, антикоагулянтов, глюкокортикоидов и др. препаратов);
- Повышенная потеря железа (желудочно-кишечные, маточные, легочные кровотечения, геморрагический синдром, многочисленные анализы крови при тяжелых заболеваниях). (1)
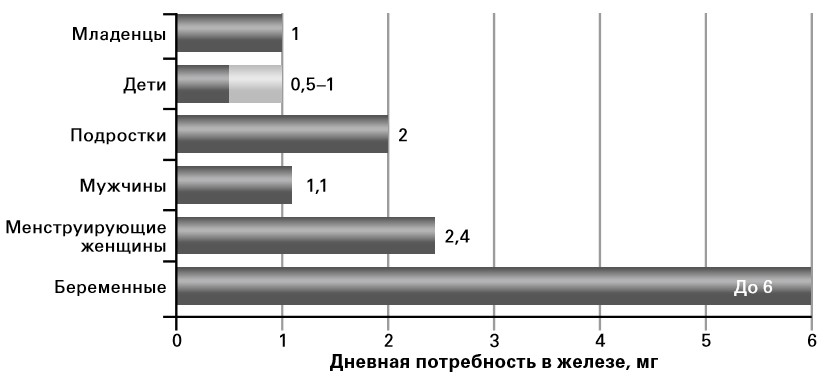
Рис. 3. Суточная потребность в железе в различных возрастных группах (1)
В зависимости от причины ЖДА можно классифицировать следующим образом:
- Вследствие кровопотери
- Желудочно-кишечная;
- При менструациях и родах;
- Легочная (гемосидероз легких);
- Через мочеполовой тракт (заболевания почек, гемоглобинурия).
- Вследствие нарушения всасывания железа
- Резекция желудка и кишечника;
- Недостаточность поджелудочной железы;
- Глютеновая энтеропатия, спру;
- Болезнь Крона.
- Вследствие повышения потребности в железе
- Быстрый рост (недоношенные новорожденные дети, подростки);
- Беременность и лактация.
- Вследствие недостаточного поступления с пищей
- Вегетарианская или веганская диета. (8)
ЖДА можно с большой вероятностью предполагать, если лабораторные показатели указывают на гипохромный и микроцитарный характер анемии (1, 6). Состояние обмена железа в организме при железодефицитных состояниях характеризуют следующие биохимические показатели:
- Сывороточное железо;
- общая железосвязывающая способность сыворотки крови;
- трансферрин;
- растворимый рецептор трансферрина;
- ферритин. (6)

Рис. 4. Железодефицитная анемия, регенераторная фаза (9)
4
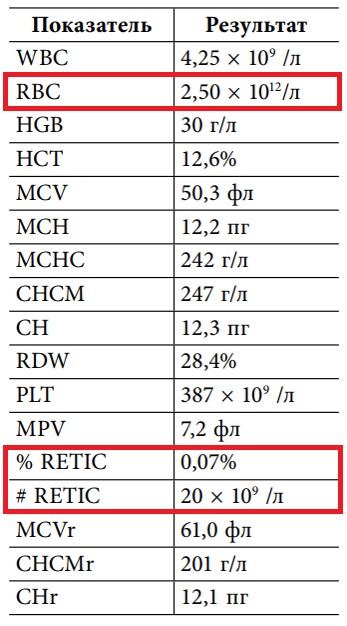
Рис. 5. Железодефицитная анемия, гипорегенераторная фаза (9)
5
Стадии развития ЖДА
Процесс развития дефицита железа проходит три стадии:
- Предлатентный дефицит;
- Латентный дефицит;
- Железодефицитная анемия. (1)
- Предлатентный дефицит
- Снижение тканевых запасов железа;
- Показатели транспортного фонда железа (СЖ, ОЖСС, ЛЖСС, НТЖ) в пределах возрастных норм;
- Концентрация Hb в норме;
- Клинических проявлений нет;
- Снижение концентрации СФ (сывороточного ферритина), повышение концентрации рТФР (растворимых трансферриновых рецепторов).
- Латентный дефицит
- Уменьшение тканевых запасов железа;
- Снижение содержания депонированного железа и транспортного фонда железа;
- Постепенное уменьшение активности ферментов, содержащих железо
- Скорость синтеза Hb, его концентрация, общее количество и насыщение эритроцитов;
- Имеются клинические проявления, обусловленные снижением; активности ферментов, содержащих железо (сидеропенический синдром);
- Снижение концентрации СФ, повышение концентрации рТФР, повышение ОЖСС; концентрация СЖ может быть в норме.
- Железодефицитная анемия
- Запасы железа в организме истощены;
- Снижаются синтез Hb и его концентрация;
- Повышается ЦПП (цинк протопорфирин);
- Имеются морфологические изменения эритроцитов: микроцитоз, анизоцитоз, пойкилоцитоз;
- Запасы железа в организме истощены;
- Снижаются синтез Hb и его концентрация;
- Повышается ЦПП;
- Имеются морфологические изменения эритроцитов: микроцитоз, анизоцитоз, пойкилоцитоз;
- Уменьшается насыщение эритроцитов Hb — гипохромия;
- Развивается анемическая гипоксия;
- Появляются дистрофические изменения в тканях и органах. (1, 6)
Клиническая картина ЖДА
Клиническая картина железодефицита довольна проста и выражается двумя ключевыми синдромами (8):
|
Сидеропенический синдром |
Анемический синдром |
|
обусловлен снижением активности ферментов, содержащих железо |
обусловлен развитием анемической гипоксии |
|
|
Лечение ЖДА
При лечении ЖДА основными является две цели:
- Устранение причины, лежащей в основе развития заболевания (коррекция питания, выявление и устранение источника кровопотери);
- Возмещение дефицита железа в организме. (8)
Полноценная и сбалансированная по основным ингредиентам диета позволяет лишь восполнить физиологическую потребность организма в железе, но не устранить его дефицит. Железо, содержащееся в продуктах в виде гема (мясо, печень, рыба) лучше усваивается в организме, чем железо, содержащееся в продуктах растительного происхождения. Биодоступность железа из обычного рациона взрослого человека составляет не более 10%, а в развивающихся странах данный показатель ниже 5%. (6, 10)
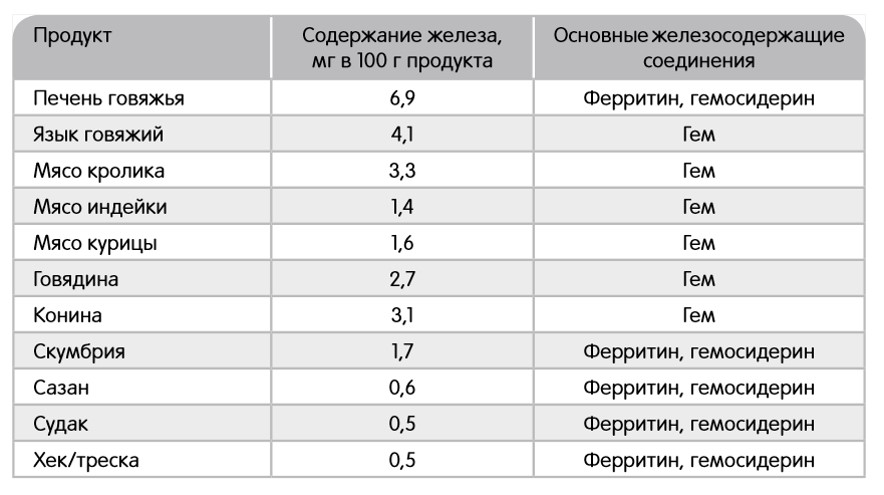
Рис. 6. Содержание железа в продуктах животного происхождения (6, 11)
6
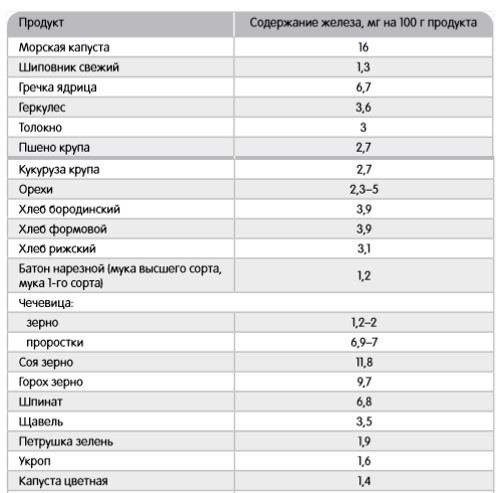
Рис. 7. Содержание железа в продуктах растительного происхождения (6, 11)
7
Для возмещения дефицита железа назначаются железосодержащие препараты (преимущественно для перорального приема) в адекватных дозах, которые рассчитываются для каждого конкретного пациента с учетом массы его тела и терапевтического плана лечения. Длительность курса лечения препаратами железа также должна быть адекватной:
- При анемии легкой степени – 3 мес.;
- При анемии средней степени – 4,5 мес.;
- При анемии тяжелой степени – 6 мес. (8)
Рис. 8, 9. Препараты железа для лечения железодефицитных состояний (6)
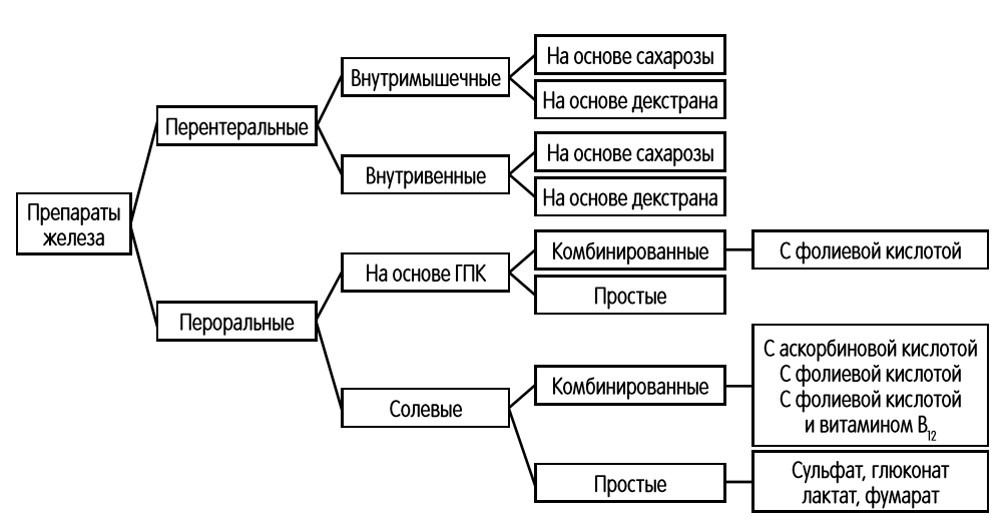
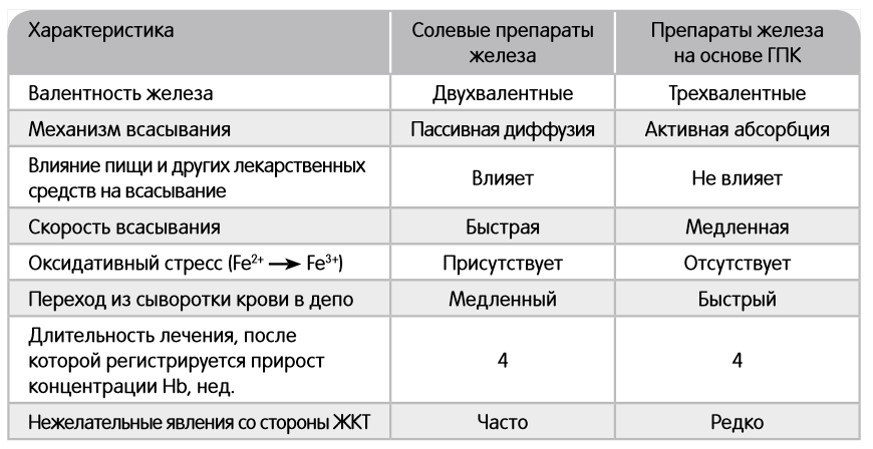
*ГПК — гидроксид полимальтозат
Парентеральное введение препаратов железа назначается в случаях неэффективности, плохой переносимости или наличия противопоказаний к применению пероральных препаратов железа. Длительность терапии рассчитывается индивидуально с учетом возраста, массы тела пациента и степени дефицита железа. (8)
Оценить эффективность лечения ЖДА пероральными препаратами железа помогут следующие критерии:
- ретикулоцитарная реакция: на 7-10-й день от начала лечения препаратами железа количество ретикулоцитов повышается (обычно на 2–3% или 20–30%) по сравнению с их количеством до начала лечения;
- повышение концентрации Hb к концу 4-й недели лечения препаратами железа на 10 г/л и Hсt на 3% по отношению к изначальным значениям до лечения;
- исчезновение клинических проявлений заболевания через 1−1,5 мес. от начала терапии препаратами железа;
- преодоление тканевой сидеропении и восполнение железа в депо через 3−6 мес. от начала лечения (в зависимости от степени тяжести анемии), что контролируется по нормализации концентрации СФ (более 30 мкг/л). (8)
Источники:
- ГРОМОВА О.А., РАХТЕЕНКО А.В., ГРОМОВА М.А. Железодефицитная анемия. // Гематология. – 2016. – С.213-233.
- De Benoist B et al., eds. Worldwide prevalence of anemia 1993-2005. WHO Global Database on Anemia Geneva, World Health Organization, 2008
- WHO/CDC. Assessing the iron status of populations: report of a joint World Health Organization/ Centers for Disease Control and Prevention technical consultation on the assessment of iron status at the population level, 2nd ed., Geneva, World Health Organization, 2007
- Рукавицын О.А. и соавт. .2009
- Бутлицкий Д.А., 2017
- ДИАГНОСТИКА И ЛЕЧЕНИЕ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ У ДЕТЕЙ И ПОДРОСТКОВ (пособие для врачей) / Под ред. акад. РАН, проф. А.Г. Румянцева и проф. И.Н. Захаровой. – М., 2015.– 76 с.
- Эллиот В., Эллиот Д. Биохимия и молекулярная биология. М.: Издательство НИИ биомедицинской химии РАМН; 2000. – 372 с.
- Клинические рекомендации. Железодефицитная анемия.2020
- Широких К.Е. и др. Ретикулоциты в дифференциальной диагностике анемии и мониторинге эффективности терапии / «Справочник заведующего КДЛ» 2016. № 10. С. 21–32.
- Bothwell T.H. Overview and mechanisms of iron regulation. Nutr Rev. 1995; 53 (9): 237–245.
- Скурихин И.М., Тутельян В.А. Таблицы химического состава и калорийности российских пищевых продуктов питания: Справочник. М.: ДеЛи принт; 2007. – 276 с.
Войдите, чтобы продолжить чтение
Зарегистрируйтесь или войдите, чтобы получить доступ к этому и многим другим материалам Medznanie.ru





